診療科紹介
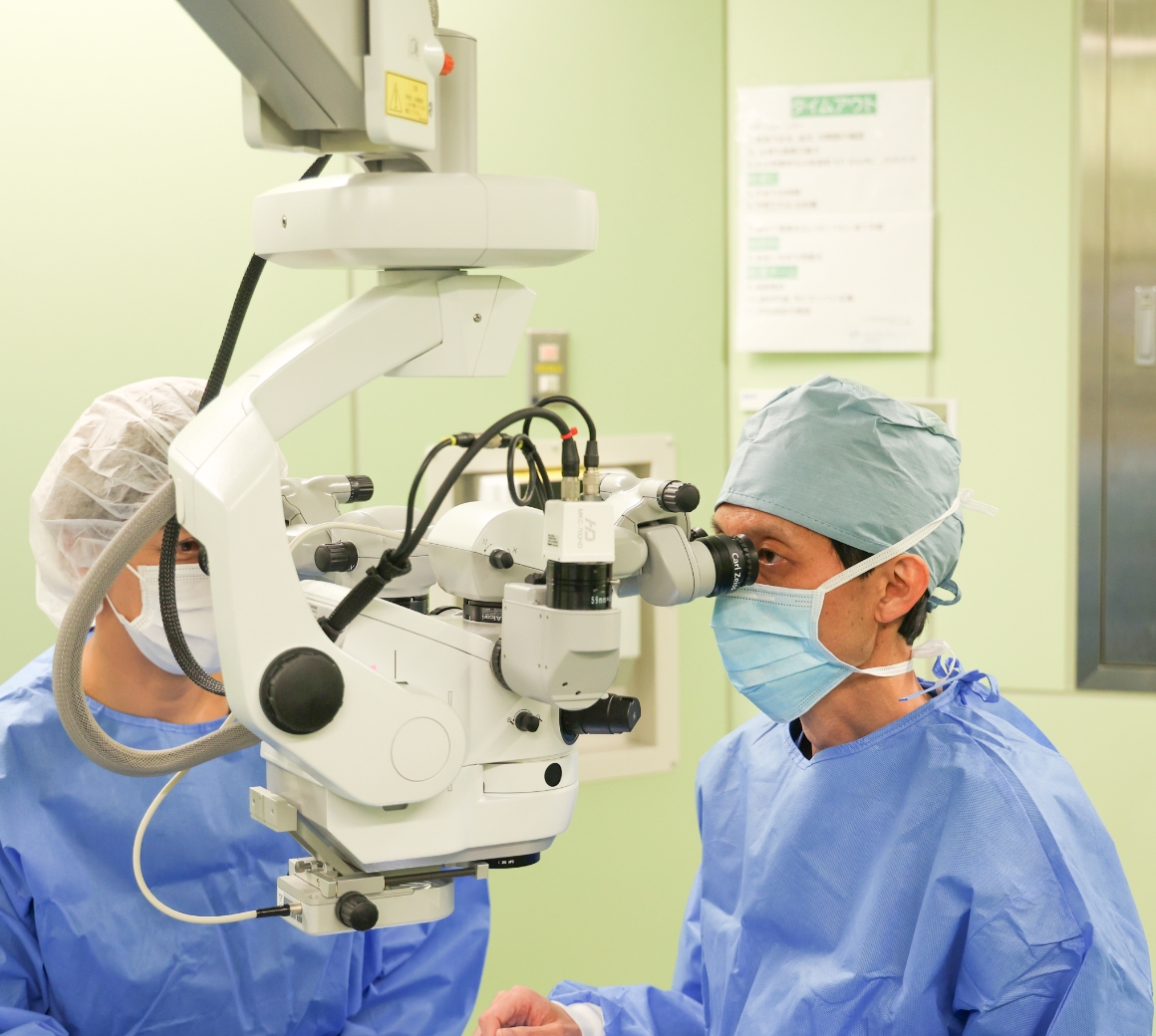
水晶体再建術
⽩内障、緑内障、糖尿病網膜症、加齢⻩斑変性、網膜剥離、網膜静脈閉塞症、眼瞼下垂症、翼状⽚、ドライアイ、結膜弛緩症など幅広い疾患の治療にあたっています。
当院には眼科専用手術室があり、顕微鏡はカールツァイス製で最も高性能なLUMERA700、手術機械は最も評価の高いセンチュリオン(白内障手術用)とコンステレーション(硝子体手術用)を備えており、今後も随時世界最先端の機械に更新していきます。
⼿術は、極⼩切開⽩内障⼿術、多焦点眼内レンズを用いた白内障手術、広角観察システムを⽤いた極小切開低侵襲網膜硝⼦体⼿術、低侵襲緑内障手術、加齢⻩斑変性や糖尿病黄斑浮腫や網膜静脈閉塞症の抗VEGF治療、眼瞼下垂⼿術、翼状⽚⼿術、結膜弛緩症⼿術等を⾏っています。点眼治療でも治らないドライアイの患者様には涙点プラグ治療を⾏っています。
京都府立医科⼤学のバックアップを受けて、最先端の技術を取り入れながら最善の治療を⾏っています。
主な対象疾患
- 白内障
- 緑内障
- 網膜剥離
- 糖尿病網膜症
- 加齢黄斑変性
- 網膜静脈閉塞症
- 翼状片
- 眼瞼下垂
- 結膜弛緩症
- その他眼科疾患全般
日帰り手術
当院ではほとんどの症例を日帰り手術で行っております。
もちろん術後自宅に帰るのが不安な方や翌日の通院が困難な方は入院手術も可能です。
白内障
白内障とは?
最近こんな症状がおきていませんか?
- 膜がはった様にかすむ
- 遠くから来る人の顔がわからない
- 太陽の光がまぶしい
- 対向車の光がまぶしくて運転しづらい(特に雨の日)
- お月さんが二重、三重に見える
- 前はピントが遠くにあっていたのに最近妙に手元にピントがあい遠くがみえにくい


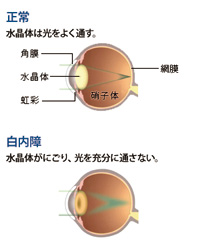
このような症状がでてきた場合白内障になっている可能性があります。
白内障がおきるのは主に60歳頃からですが、アトピー性皮膚炎や糖尿病などがある方や眼の怪我をされた方はもっと早くから起こす事があります。
白内障に対する治療は点眼薬ではあまり効果がないと言われており、手術がより有効です。
心当たりがある方は受診してください。
白内障の原理
なぜ白内障でかすんで見えるの?
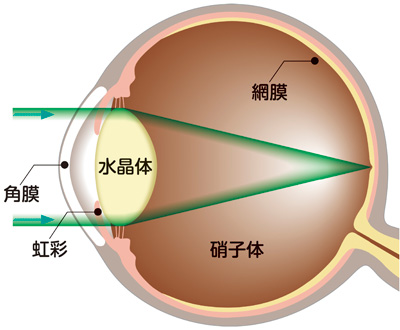
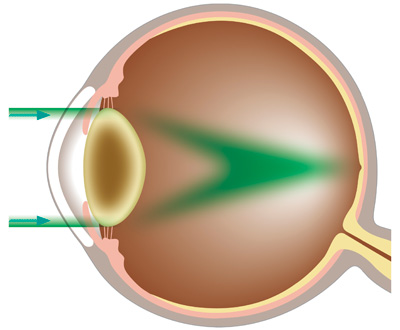
白内障は主に老化現象で水晶体というカメラのレンズに当たる部分が本来透明で自動焦点制御機能があったのが、まず自動焦点制御機能がなくなり(老眼)次にレンズが白く濁ってきたり、硬くなってきます。 これが白内障です。
水晶体が濁ってしまうと、眼の外から入る映像が1枚すりガラスを通して奥の網膜に伝わるので、曇って見えるようになります。
なぜ白内障でまぶしくなる?
白内障になると本来光が入る量が減るので眩しくないはずなのですが、混濁部分が一定でないため、光が乱反射してしまい、本来光が当たらないはずの部分の網膜に光があたってしまいます。また乱反射した光なのでギラギラ光って見えるのです。
白内障で物が二重、三重に見えるのはなぜ?
白内障の濁り方が均一でないので、本来はピントが一つに合う所が何個にもずれてしまうことでなります。
逆に白内障と言われているのに、見にくくないのはなぜ?
白内障が割と均一に濁っていると、白内障の症状は感じにくい事があります。
このような方は手術せず経過見る事もありますが、あまり手術のタイミングを遅くすると、水晶体が硬くなり手術がしにくくなる場合もあります。
手術を決断するタイミング
診察中に聞いた手術を決心したきっかけ
- 最近よくかすんで見えてしまい、不自由さ感じる
- 新聞の字が眼鏡しても見えにくい
- 免許更新のために視力を保ちたい
- 遠くの人から挨拶された時に気づきたい
- 運転時に見えにくいのをなんとかしたい
- ゴルフボールがとんだ先が見えたい
- 強度近視をなおしたい
- スポーツの際や踊りの際、眼鏡やコンタクトをしたくない
- 体が衰える前に手術しておきたい
- 認知症が進む前に手術してもらいたい
手術のタイミングの決定
みなさんいろいろな考えがあり、診察していて手術しないとこうなりそう、手術するとこう喜んでもらえるかな、この方は手術中じっとしてくれるかな、など思う部分もあり、一概に手術のタイミングはこうですというのは難しいのが実情です。
しかし年間300件以上の手術実績がありますので、患者様の意見と、予想視力と現在の視力、混濁の程度、他の条件などを考えながら1人1人の患者様にとって一番適切と思われるタイミングで手術を行っています。
白内障手術の流れ
初診から手術まで
すでに眼科におかかりの方はできれば紹介状をお持ち頂き眼科に電話で連絡ください。午後の予約枠で見せて頂きます。
眼科の受診が初めての方は午前中に診察の時間帯にお越し下さい。
その際瞳孔を開いて診察をする場合がありますので、できるだけご自分での運転を避けてください。
(診察後数時間まぶしく感じるようになります)
そこで手術となりましたら、次にご家族の方と一緒にきて頂き、手術の説明、全身検査、眼の検査を受けて頂きます。
その際お薬手帳など飲まれている薬が解るものをぜひ持ってきてください。手術日を決定し、術前3日前から点眼してもらう目薬を持って帰ってもらいます。
次は手術日にお約束の時間にきてもらいます。
おおよそ手術前に散瞳するのに1時間から1.5時間かかります。
手術の申し込みからの待ち期間
白内障手術の申し込みから手術までの待ち期間は現在2週間から1ヶ月になっております。免許更新までに間に合わせたいなどお急ぎの際には相談ください。
手術時間は10分~15分
麻酔は局所麻酔で、手術の痛みはほとんどありません。
術中は話せますし、またCDなどをご持参いただければ術中おかけすることもできます。
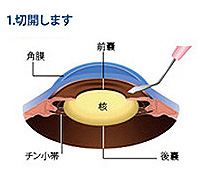
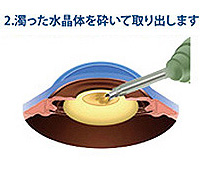
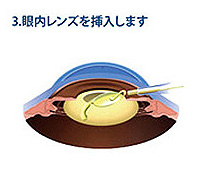
手術の流れは上記の図の通りです。
手術の翌日以降について
手術の翌日に診察して異常がなければ、紹介の方はかかりつけの先生の所で通院頂き、当院受診の方は、3日後、一週間後、2週間後、1ヶ月後、2ヶ月後、 3ヶ月後と徐々に診察間隔を開けていきます。
点眼は術後3種類を1ヶ月続けて頂きます。
また感染予防のため、手術後は洗顔・洗髪は一週間控えてください。眼を無意識にこすらないように眼帯、もしくはゴーグルも着けてください。
眼内レンズについて
眼内レンズの選択について
白内障手術の精度の向上のため、見え方の質は以前より大幅に向上してきました。術後眼内レンズのピントをどこで合わせるかについては、仕事や趣味、1日の生活においてどこを見る事が多いのかなどを手術前に伝えてください。
よく相談して、あなたの生活に適した眼内レンズを一緒に選びましょう。
単焦点アクリル眼内レンズ

主に非球面構造の着色レンズを使っています。以前のレンズに比べ、挿入後の傾斜や偏位に対しても視力低下が起きにくくなっています。 ピントのあう場所は一カ所ですが、保険が適応されます。



トーリック眼内レンズ

黒目の部分に当たる角膜は、通常きれいな球形ではなく卵形をしています。
そのため縦方向と横方向のピントのある位置がずれるので、二重に物がみえてしまうのが乱視です。若い頃は直乱視が多いのですが、老化とともに倒乱視が増えてきます。倒乱視が強い方には白内障手術時にトーリック眼内レンズを入れて乱視を減らしておいた方が見え方の質が上がります。
ただしすべての乱視に適応があるわけではありませんし、レンズを支える嚢(のう)が弱い方には不向きです。
多焦点眼内レンズ

多焦点眼内レンズは、遠方と近方の2カ所にピントがあうレンズです。
そう聞くと素晴らしいレンズのように聞こえますが、欠点もあります。
まず自費診療です。歯科のインプラントと同じで、保険が効かないのが欠点です。
次に多焦点レンズは2カ所にピントを合わせたレンズなので見る物の距離によっては眼鏡が必要に場合もあります。(ただ眼鏡が必要になる場面は単焦点レンズに比べ圧倒的に少ないです)
また暗い場所でライトと見ると眩しく感じる事があります。
それと多焦点眼内レンズになれてくるまで時間がかかる方がおられます。
ここまで書くとネガティブなように聞こえますが、遠方から近方まで見えるのは従来のレンズにはない特徴なので、興味のある方はご相談ください。

- 乱視が完全にないイメージ図なので、乱視が実際のこるとここまでシャープにはみえません。
網膜硝子体
硝子体とは
硝子体の役割
眼球内の水晶体と奥の網膜の間にあるゼリー状の物質で、外からの圧力を分散する役割をもっています。
老化と共に小さくなり、飛蚊症をひきおこしたり、種々の病気の原因になることがあります。
網膜硝子体の病気
網膜硝子体の病気は視力低下や歪み、失明を起こす病気が数多くあります。
治療には高度な技術が必要とされます。当院では網膜硝子体疾患にも力を入れて取り組んでおります。
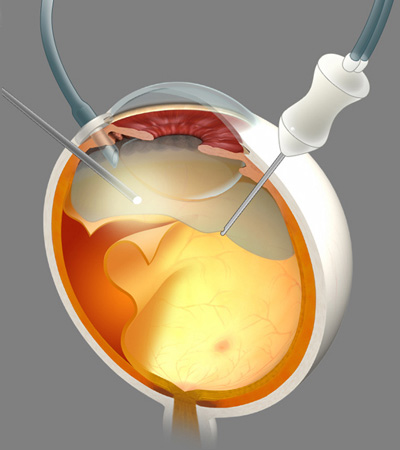
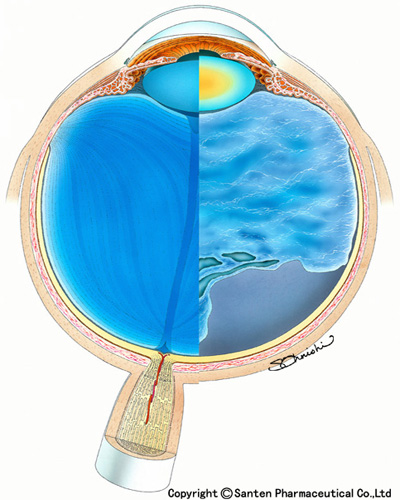
高い技術と最新機器で行う硝子体手術
硝子体手術が必要な病気とは?
黄斑上膜、網膜前膜、黄斑円孔、網膜剥離、硝子体黄斑牽引症候群、層状黄斑円孔、糖尿病網膜症、網膜静脈分枝閉塞症、網膜中心静脈閉塞症、網膜細動脈瘤、硝子体出血、硝子体混濁などがあります。
硝子体手術は入院が原則
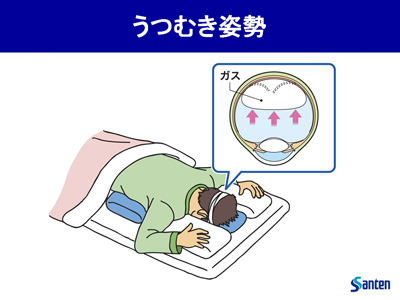
硝子体手術は最後に空気や膨張性ガスを入れて、その浮力で網膜を押さえつける事があるので、手術後にうつむけを数日してもらう場合があります。家でうつむけをするのは難しいので基本入院の方が安全と思います。
硝子体手術は眼の奥の様々な病気に対し行われる手術で、眼科領域では最も高度な技術を要する手術です。現在では様々な手術装置や手術技術の発展により手術の安全性は高まっています。。
当院では最新の手術装置を取り入れ、安全で確実な手術をめざしております。
年間100件以上の広角観察、小切開硝子体手術を行っています。

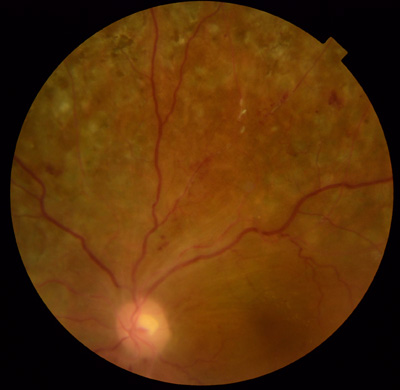
代表症例
上左図 増殖性糖尿病網膜症で網膜に牽引がある状態
上右図 術後 牽引がとれて視力も回復した
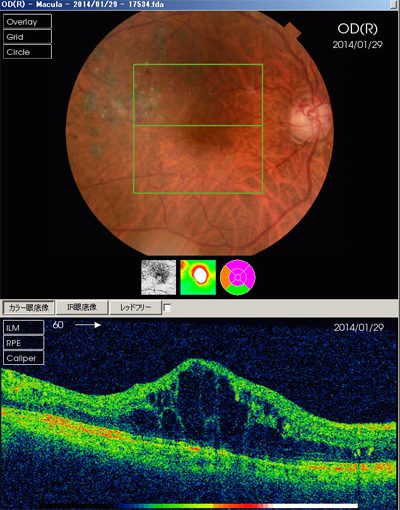
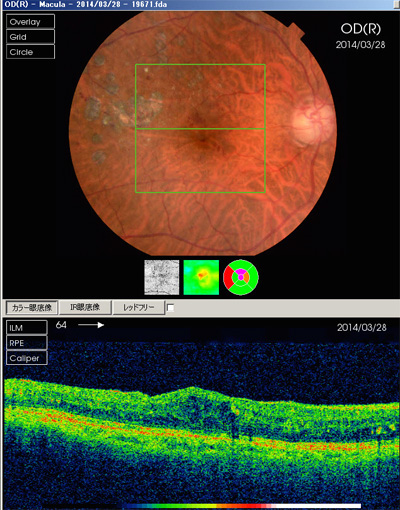
上左図 糖尿病黄斑症の術前RV=(0.3)
上右図術後1RV=(0.9)視力回復し、歪みがましになった
当院の硝子体手術器具はアルコン社製のコンステレーションを使用しています。コンステレーションの導入により、より安全で確実な手術をおこなえるようにしており、創口が0.5mmと小さい切開を白目にあけるだけの硝子体手術を行っています。
また広角観察システムの導入により、手術時に従来のレンズなら網膜の一部分を見ながらの手術だったのが、全体を把握できるようになり安全な手術ができるようにしています。
網膜・硝子体手術の最先端システム装置の紹介
アルコン社 コンステレーション®
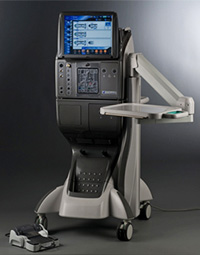
白内障、硝子体同時手術も可能な硝子体手術装置で、従来の手術機械より高性能、多機能さを兼ね備えた機械です。現時点で最高の硝子体手術器具といえます。
当院ではコンステレーションを使って硝子体手術を行っています。
緑内障
緑内障の症状とは?
緑内障の症状
緑内障の症状は視野(見える範囲)が狭くなります。日本人の失明原因第一位は緑内障ですので、治療せずに放置するとだんだん視野が狭くなって失明してしまいます。
視野がかけた部分は脳が周りの視野から想像したものが見えるので、真っ暗に感じるとかではなく、視野がかけた部分では物が消えるという表現になります。
初期の緑内障ではほぼ自覚症状がありませんので、人間ドックの眼底検査や他の病気で眼科受診したときに見つかります。
下のほうが見えにくいとか上のほうが見えにくいといった自覚症状があって、緑内障と診断される場合は、中期あるいは後期へ進行した緑内障であることが多いです。
また、片目のみ緑内障を発症している場合は、健康な方の眼で補って見ているために、自覚症状がなく、受診が遅れてしまいがちですので注意が必要です。緑内障が心配なら、一度眼科受診をおすすめします。
特に緑内障が家族の中にいる方、近眼の方は40歳を過ぎたら一度眼科で精密検査をうけてください。

緑内障では眼圧と視神経の強さが大事
緑内障は眼圧(眼の硬さを表す数値)の上昇によって、視神経が障害されておこる病気です。
よくある患者様からの質問に「私の眼圧は正常ですか?」というものがありますが、これは答えにくい質問なのです。
目安としての正常な眼圧は9~21mmHgですが、この範囲に入っていても緑内障を発症する人が日本人にはとても多い(正常眼圧緑内障と言われ緑内障患者様の約70%)のです。眼圧に対する視神経の脆弱性(弱さ)が人によってちがうためと考えられています。
例えば、眼圧15mmHgでなんともない人もいれば、眼圧15mmHgでは緑内障を発症してしまう人もいるということです。
ただ、眼圧が高い人ほど緑内障をおこしやすいのは事実です。
眼圧が20mmHg以上の方は要注意で、視神経が悪化していかないか定期検査が必要です。
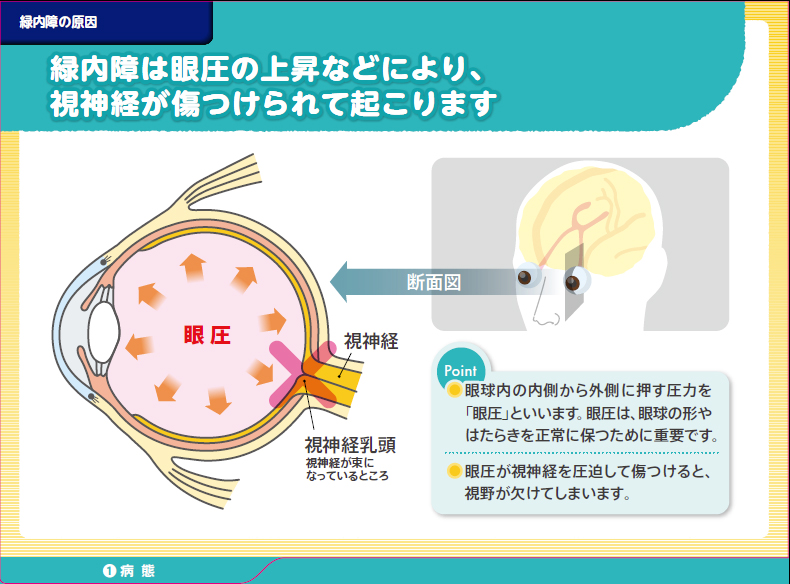
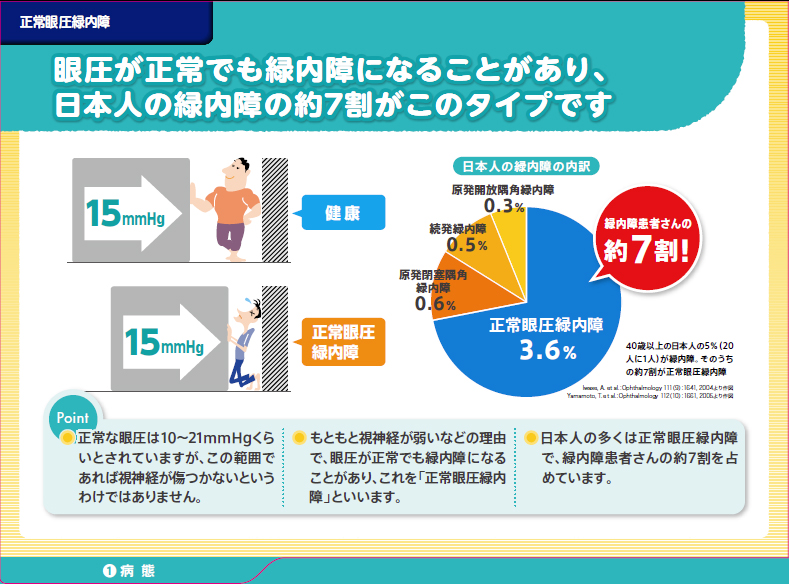
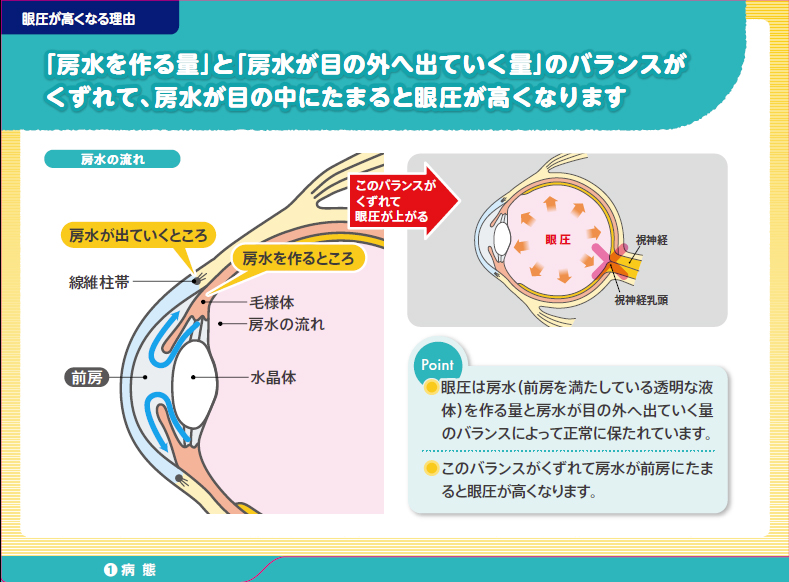
緑内障の治療
緑内障の治療は早期発見、早期治療が大事
当院ではOCTを用いてより早期に緑内障を見つけるようにしています。
眼底検査で視神経乳頭の形状を診察するのが基本です。視神経乳頭陥凹があれば次に視野検査を行います。視野検査で異常があれば緑内障の確定診断となります。当院ではOCTという三次元眼底像撮影装置も用いて、緑内障の早期発見に努めています。
OCTは緑内障をおこす視神経の減少をより早期でとらえる事ができるので、早期診断、早期治療が必要な緑内障診療にはとても有用です。
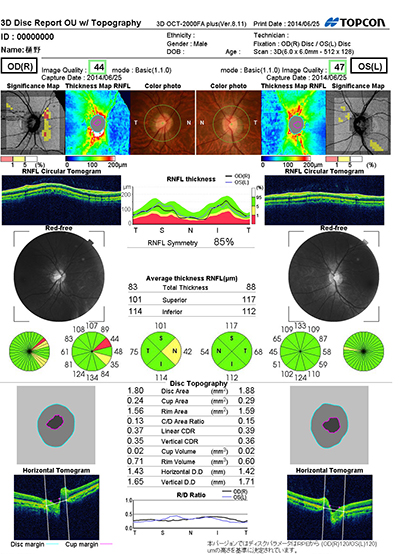
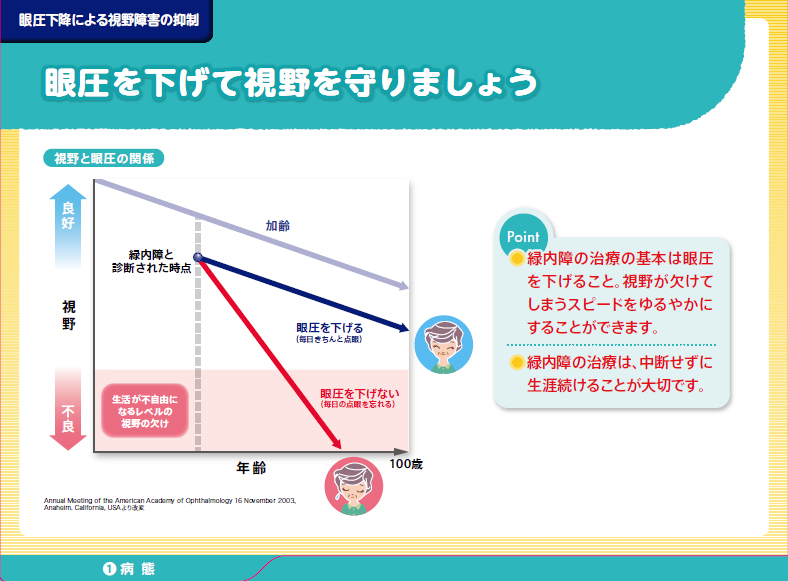
緑内障の唯一の有効な治療は眼圧を下げることで視野の悪化を遅らせる事です。そのためより早期発見し眼圧を下げて、視野がかけていくのを遅らせる事が大事です。
そのために眼圧を下げる点眼薬を毎日忘れずにさす事をまずしてもらいます。房水の流出を促進する作用のある点眼薬や房水の産生を抑制する点眼薬などがありますが、向き不向きがあるので相談しながら変えていきます。 通常は単剤投与から初めて、目標眼圧まで下がらなければ順次2~4剤投与へと治療強化していきます。
それでも、目標眼圧に到達しない場合は手術を検討します。
緑内障は慢性疾患であり、完治することはありませんので点眼治療は生涯続けていかなければなりません。
緑内障の手術
上記のように点眼薬での治療を行っても眼圧が下がらない時は、緑内障の手術を行うことになります。
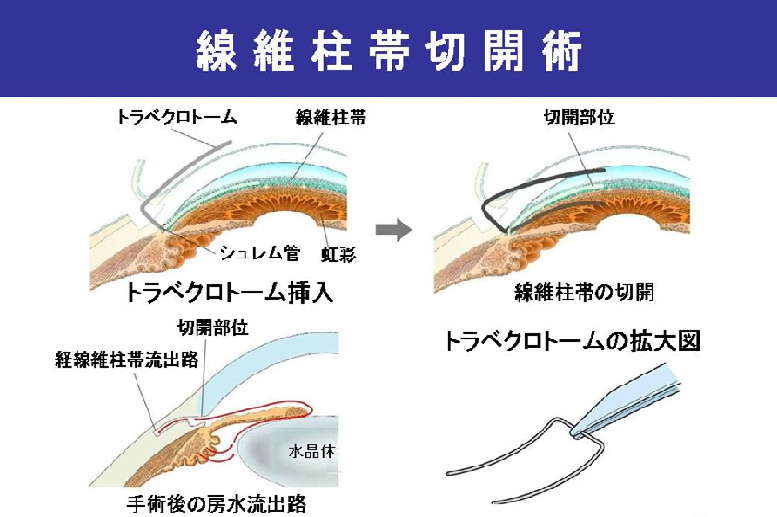
線維柱帯切開術
房水の出口である繊維柱帯を切開して、房水の流出をよくして眼圧を下げる手術です。切開術がよく効くタイプの緑内障とそうでない緑内障があります。
線維柱帯切除術
繊維柱帯を一部切除して、房水を眼の外に導くバイパスを人工的に作る手術です。眼圧を下げる効果が高い手術です。眼圧の下げる効果が強いものの、術後感染のリスクをずっと背負う事になる、術後のコントロールが難しいなどのデメリットもあります。

当院では両方の手術を行っておりますが、まずは最初線維柱帯切開術を下方から行う事が心がけています。それがだめなら上方で切除術を行っております。 いずれも入院が必要です。
眼瞼下垂
眼瞼下垂とは?
まぶたが下がってきて見にくくなっていませんか?
年齢を重ねてくると、だんだんまぶたが下がってくる方がおられます。
まぶたがさがってくるのには、皮膚がたるんできている可能性があるのと、眼瞼挙筋のたるみが原因の可能性となります。
まぶたを上げる力が弱まってくると、その分を補うため眉部の筋肉を用いてまぶたを上げようとするので疲れやすくなります。
それとまぶたがさがってくると視界が狭くなってきて見えにくくなってしまいます。
加齢以外にも先天性や動眼神経麻痺や重症筋無力症やコンタクトレンズ長期装用なども原因になる場合があります。
眼瞼下垂の手術
眼瞼下垂は手術である程度改善できます。
手術は局所麻酔でまぶたの上を切開し、眼瞼挙筋を瞼板からはずし短くして縫合します。パンツのゴムのひもを短くして引っ張る力を戻すのと同じ理論です。
当院では日帰り手術で行っています。
術後は腫れと皮下出血がおこりますが、2週間から1ヶ月後におちついてきます。
抜糸を一週間後に行います。
手術後しばらくすると、手術の傷口は皮膚のしわにかくれ目立ちにくくなります。
加齢黄斑変性症
加齢黄斑変性症とは?
加齢黄斑変性症は網膜の中心部である黄斑部に新生血管ができ、そこから出た出血や浮腫のため、見ようとする中心部が見えにくくなる病気です。
元々日本人にはすくなかったのですが、社会の高齢化と食生活の西洋化のため増加してきています。
加齢黄斑変性症の原因
加齢黄斑変性症は網膜に栄養を送る脈絡膜という組織に新生血管という未熟な血管がはえてきて、出血や水漏れによるむくみを起こし、網膜の中心部である黄斑部を傷めてしまう病気です。加齢黄斑変性症には滲出型と萎縮型があります。
萎縮型加齢黄斑変性症は出血やむくみ(浮腫)などをおこさず、網膜色素上皮細胞が萎縮してゆっくりと黄斑部が弱っていくタイプです。こちらは病状の進行が緩やかで視力は急に悪くなることは稀です。
浸出型加齢黄斑変性症は出血や浮腫により急激な視力低下がおこるタイプです。病状の進行すると失明するケースもあります。また病気を起こしてないもう片眼も発症してくる場合があります。
日本人では浸出型が9割と多い状況です。
加齢黄斑変性症の症状
物を見る中心部が暗く見えにくくなり、視力低下と物がゆがむ変視症がおきてしまいます。
ただ片眼のみ症状がおきた場合ではなかなか気づかない場合があります。
そこでこのチェックシートで確認してみてください。
自己チェック
- 約30cm離れる
- 片目を閉じてマス目の中心の黒い点を見る
- もう片目で見る
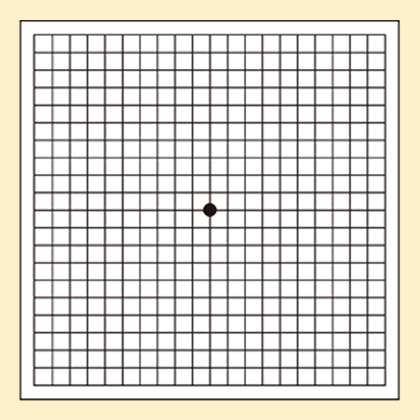
もし歪みや暗い部分があるようなら眼科を受診してください。
ただ黄斑円孔、黄斑上膜、黄斑浮腫など他の病気の可能性もありますのでご相談ください。
加齢黄斑変性症の治療
加齢黄斑変性症の検査
加齢黄斑変性症の検査には以下のような物があります。
- 視力検査
- 細隙灯検査
- 眼底検査
- OCT(網膜断層撮影)
- 蛍光眼底撮影
- 自発蛍光眼底撮影
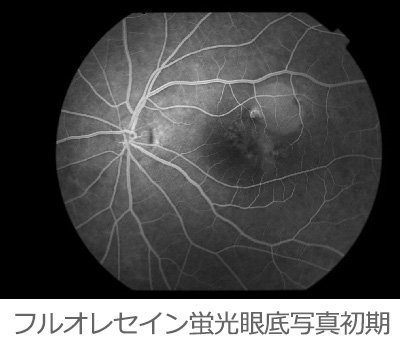
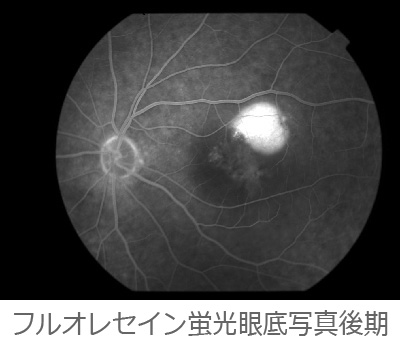

加齢黄斑変性症の治療

抗VEGF薬は脈絡膜新生血管の成長に影響するVEGF(血管内皮増殖因子)という物質の働きを抑える薬です。
眼の中に薬を注射することで、加齢黄斑変性症の原因である新生血管の増殖を抑えることができます。
硝子体注射による治療のやり方について
抗VEGF薬の硝子体注射はかなり安全なものの、感染のリスクを極力さけるため、当院では手術室で白内障手術と同様の装備で行います。
また手術前、手術後には3日間感染予防のため抗生剤の点眼をさしていただきます。
導入期では月1回白目の部分から眼の中に注射するのを3回、3ヶ月間繰り返します。
その後維持期では、眼の診察や検査で症状を見ながら必要に応じて注射します。
検査は必要に応じて月1回、視力検査や眼底検査、OCT(光干渉断層網膜撮影)などをおこないます。
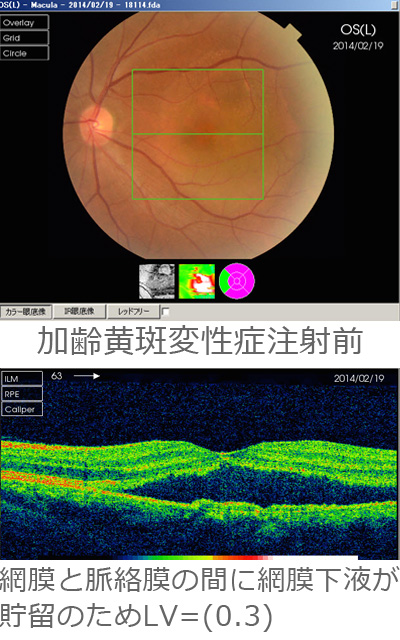
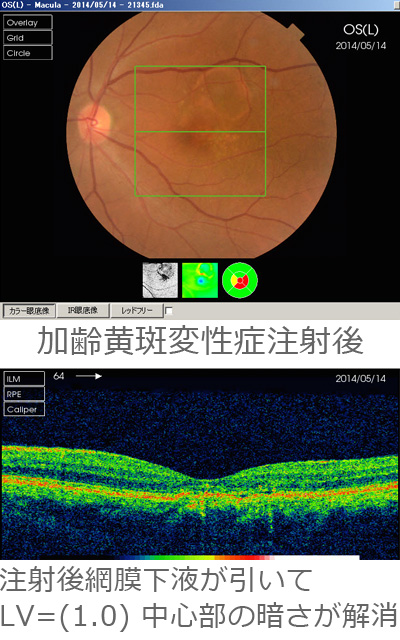
光線力学療法
光線力学療法は最近登場した抗VEGF硝子体注射に第一選択の地位を取って代わられたのですが、抗VEGF硝子体注射に反応しない例や重症例に併用して使用する場合があります。
光に反応する薬剤(ビスダイン®)を体内に注射した後に病変部周辺のみに弱いレーザーを照射します。レーザーにより薬を活性化させ、新生血管と脈絡膜血管の活動性を落とします。継続的に行う治療で検査を続けていき、悪化すればまた同様にレーザーを行っていきます。
光線力学療法後は日光に過敏症をおこしてしまうので、入院をしてもらいます。また一週間は帽子、サングラス、長袖、ズボン、手袋をしてもらいます。
もう一つ問題なのが、レーザー後に出血がおきてしまう可能性があることです。
故に、リスクとメリットを考えて行っています。
その他の治療
後発白内障
後発白内障に対するYAG(ヤグ)レーザー
白内障手術を以前したが、最近手術前のようにかすんできた、まぶしい、光が斜めに光るということがありましたら、後発白内障の可能性があります。
後発白内障は白内障手術の際にレンズを支えるために残した後嚢という薄い透明の膜が白く濁ってきた状態をいいます。
後発白内障はYAG(ヤグ)レーザーで5分程度で簡単に真ん中に孔を開ける事ができ、濁った膜を取り去ることができます。
レーザー後しばらく飛ばした膜がみえることがあります。


網膜光凝固
網膜光凝固(レーザー)とは
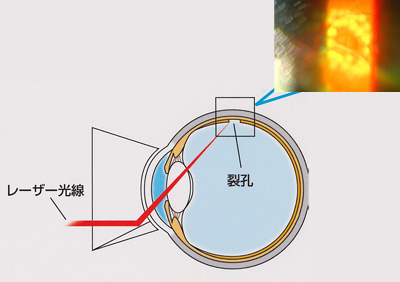
網膜裂孔や糖尿病網膜症、網膜所脈分枝閉塞症などに網膜光凝固を行う場合があります。網膜裂孔では孔の縁が引っ張られ網膜が浮かない様に周囲の網膜とその下の脈絡膜を剥がれないように癒着をつくります。
糖尿病網膜症や網膜静脈閉塞症が進行してくると毛細血管が閉塞してきてしまい無血管野という網膜に血流が届かない部分ができます。その部分を放置すると新生血管が発生し、増殖膜による牽引性網膜剥離、硝子体出血などをおこします。そのため無血管野が多いときには網膜光凝固(レーザー)を行い、無血管野をつぶしていきます。
網膜光凝固の必要な症例
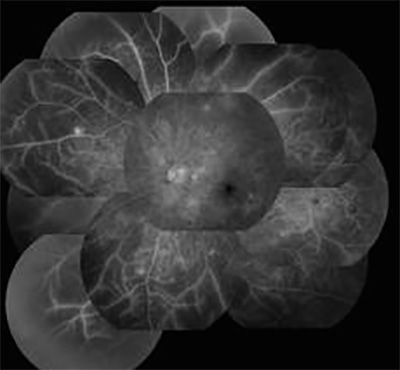
造影剤で中心から外れた部分が造影剤がまったく届かず、血管以外黒く抜けてみえます。中心部は比較的正常に近いので自分ではおかしくないようにみえるのですが、気づかないうちに悪化している症例です。こういう症例では網膜光凝固しておき、網膜を間引きしておく方が失明から遠ざかります。
網膜光凝固の必要な症例
当院には新時代の網膜光凝固装置PASCALを備えています。PASCALは一度に多数のレーザーを照射できるので施術時間を大幅に短縮できます。また、短時間高出力設定でレーザーを照射することにより患者さんの疼痛軽減が図れます。
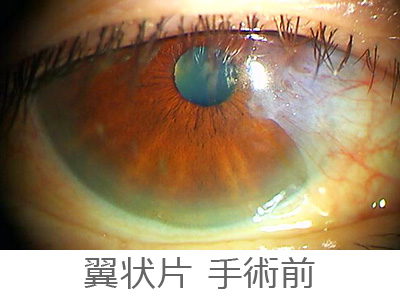
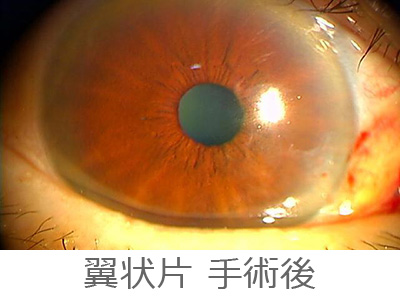
翼状片
翼状片は、紫外線を良く浴びる人(例えば野外での作業が多い方)の黒目の内側から結膜(白目)増殖して入って来る病気です。
翼状片が黒目に侵入してくると、乱視が増えたり、視力低下をおこすので、ある程度の所で手術をして取り除きます。
ただ再発の多い病気なので、小さい内はむやみにとらずおいておき、手術する場合には自己遊離弁移植で再増殖を抑制したり、薬で再発を抑えたりして手術をしています。
時間は20分ぐらいで日帰り手術となります。
抗VEGF療法
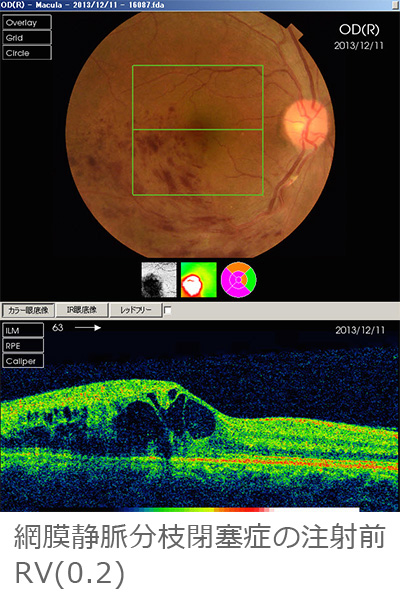
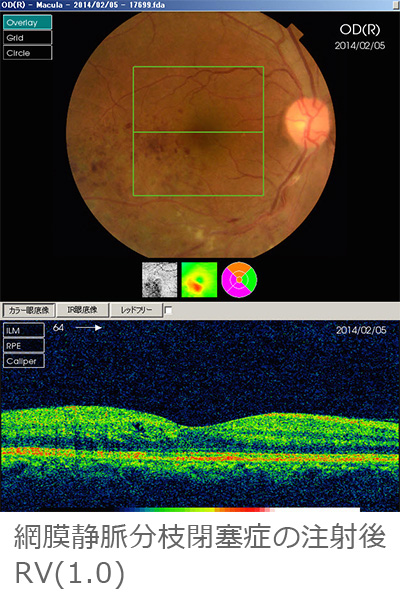
黄斑浮腫に対する抗VEGF療法(ルセンテイス®、アイリーア®)

網膜静脈分枝閉塞症、網膜中心静脈閉塞症による黄斑浮腫、強度近視による脈絡膜新生血管などに対し抗VEGF薬を硝子体注射をすることにより黄斑浮腫を改善することができます。ただ効能があるのが数ヶ月なので、注射を繰り返さざるを得ない症例もあります。注射は一瞬ですが、準備は白内障手術のように厳重に感染を起こさないように行っています。
霰粒腫切開
霰粒腫とは、まぶたにできるしこりの事で、まぶたの縁にあるマイボーム腺という油をだす管に脂肪や細菌が増殖したりして膨らむことにより起こります。
腫瘤が小さければ、点眼薬で様子みていると小さくなりますが、大きければ手術で取る場合があります。手術は10分から20分程度で局所麻酔の日帰り手術です。
結膜弛緩症
結膜弛緩症とは、白眼の表面の結膜が加齢でたるんでいるために様々な症状を起こしている疾患です。主な症状は涙が出る、異物感、目が乾く、目が重たい感じがする、などです。
手術は局所麻酔の注射をしてから弛緩した結膜を器具でつまみ、電池式焼灼器で焼いて、たるみを治します。一般的な弛緩結膜を切除して縫合する方法では手術時間が30分~1時間ほどかかりますが、当院眼科センター長の松本が開発した焼灼する方法だと5分~10分で結膜を切除せずに治療できます。
医師紹介
-

センター長
松本 慎司
役職 - センター長
出身大学 - 京都府立医科大学
常勤・非常勤 - 常勤
資格 - 日本眼科学会専門医
専門分野 - 白内障
- 網膜硝子体
- 緑内障
経歴 2004年5月 洛和会音羽病院 2006年4月 京都府立医科大学附属病院 眼科 2007年4月 大阪済生会中津病院 眼科 2008年4月 京都府立医科大学附属病院 眼科 2010年4月 琵琶湖大橋病院 眼科 2018年4月 琵琶湖大橋病院 眼科 センター長 -
新開 陽一郎
出身大学 - 京都府立医科大学
常勤・非常勤 - 非常勤
-
池田 敏英
出身大学 - 京都府立医科大学
常勤・非常勤 - 非常勤
-
片岡 佑人
出身大学 - 京都府立医科大学
常勤・非常勤 - 非常勤
-
山下 耀平
出身大学 - 京都府立医科大学
常勤・非常勤 - 非常勤
外来担当医表
| 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|
| 午前 | 診察室(51) | 池田敏英 | ①②④⑤ 松本慎司 ③ 新開陽一郎 |
山下耀平 | ①③⑤ 片岡佑人 ②④ 山下耀平 |
【午前】 9:00-11:30
は、予約診療となっております。







